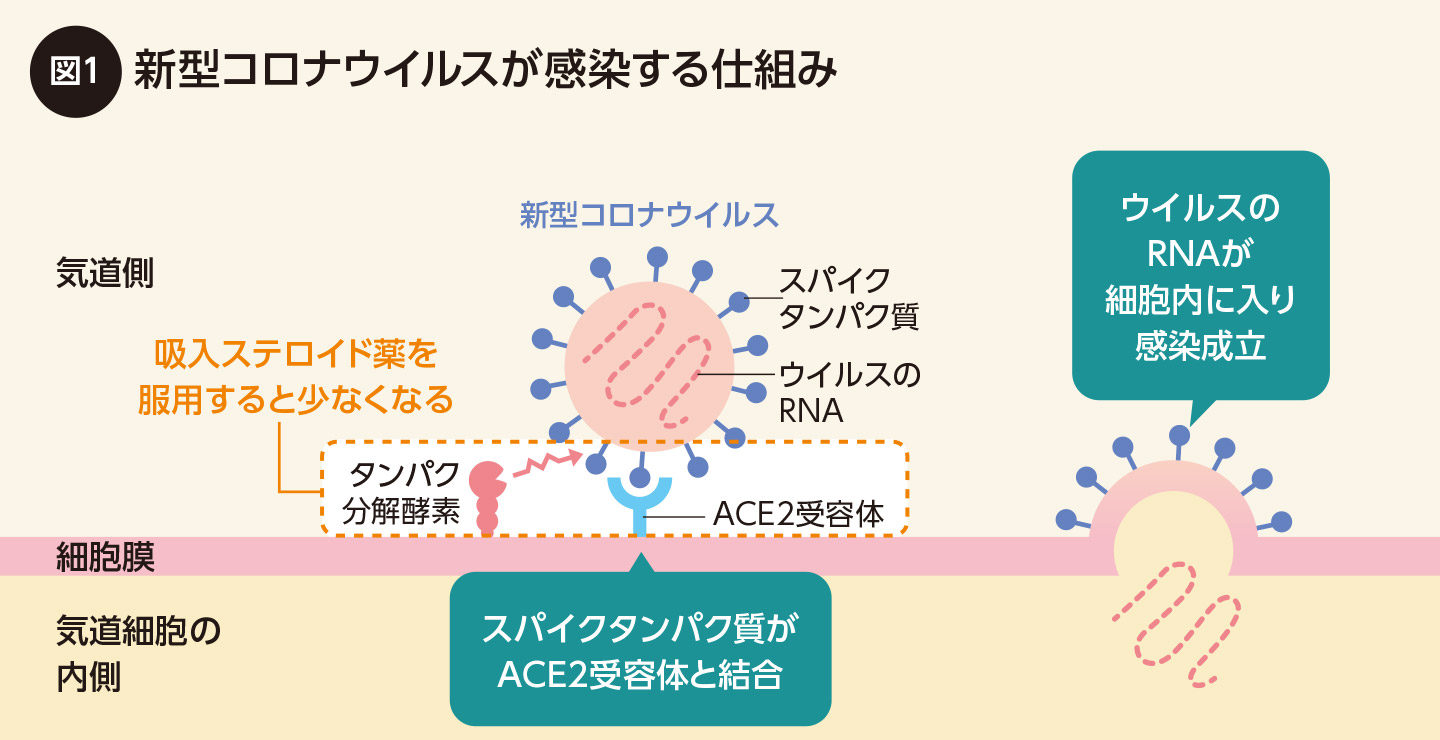
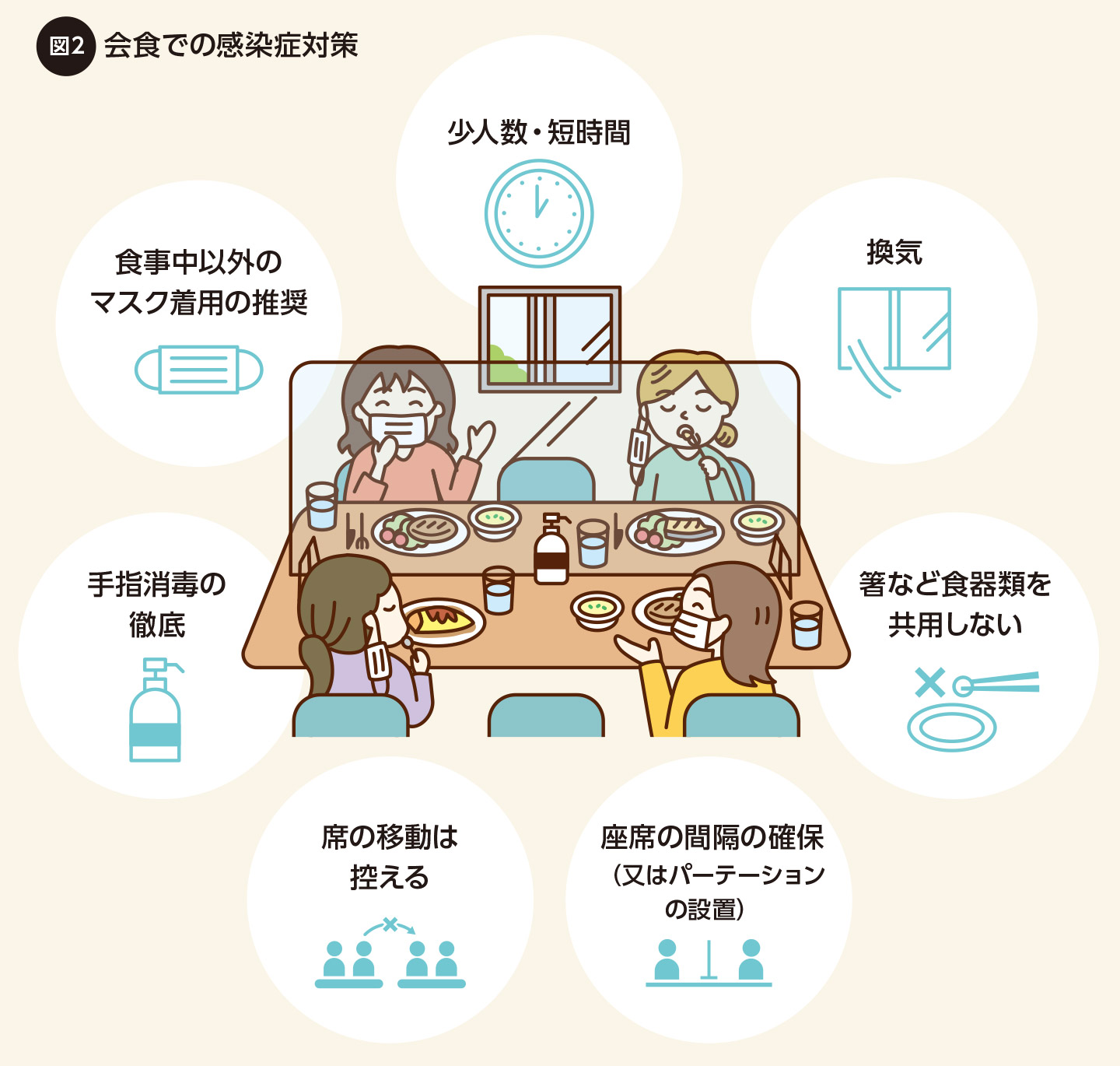
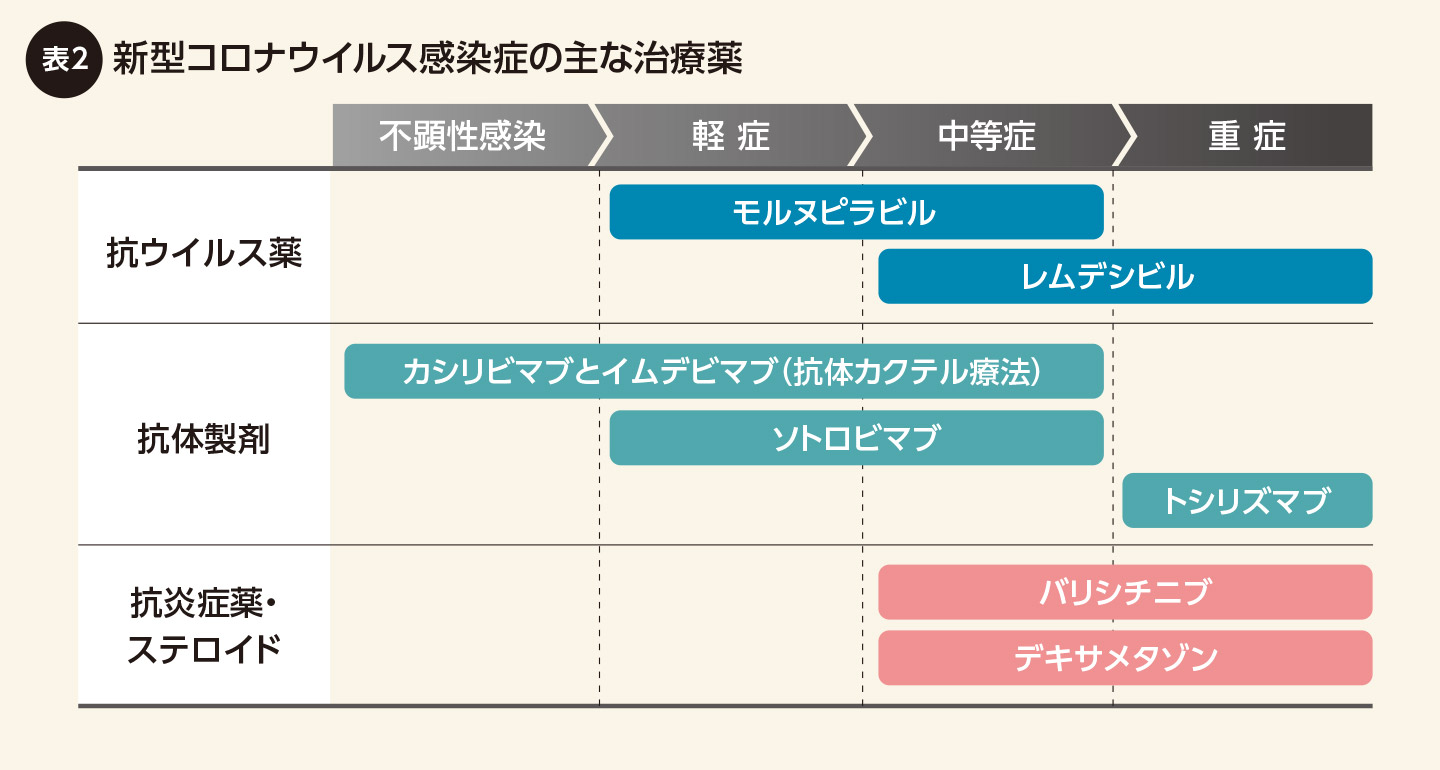
ワクチンには感染や発症、重症化の予防などの効果がありますが、残念ながら100%とはいえません。そこで大切なのが、ワクチン接種前から実施していたマスクの着用、3密回避、こまめな換気、流水、石鹸による手洗い、消毒用アルコールによる手指衛生などの基本的な感染予防策の再徹底です。新型コロナウイルス感染症だけでなく、ぜん息やCOPDを悪化させる風邪などの感染症予防や、アレルゲンの吸入予防にもつながります。
いつでも不織布マスクを
豊橋科学技術大学などが実施した理化学研究所のスーパーコンピューター「富岳」を使った解析では、マスクをしない場合の飛沫量を100%とした場合、不織布マスクでは吐き出し飛沫量を20%、吸い込み飛沫量を30%に抑えました。これに対し布マスクは吐き出しで18~34%、吸い込みで55~65%、ウレタンマスクは吐き出しで50%、吸い込みで60~70%という結果で、不織布マスクの効果が最も高いことが分かりました。さらに、鼻の部分に金具があるタイプは折り曲げて鼻に沿った形にして、すき間のないように鼻からあごまでを覆うと効果が高くなります。
新型コロナウイルス感染症は、感染すると症状が出る前からウイルスを排出します。症状の有無にかかわらず、いつでもマスクを着けましょう。



出典:首相官邸HP
人混みを避ける(3密回避)
厚生労働省は2021年11月、オミクロン株であっても従来と同様に3密の回避、マスクの着用、手洗いなどの基本的な感染予防策の徹底を推奨するとの通知を各自治体に出しました。オミクロン株についての十分な情報は得られていませんが、ひとりひとりの基本的な感染予防策を徹底してほしいとしています。
こまめな換気を
飛沫より小さく軽いエアロゾルは、より長い時間空気中を漂う可能性があります。そこで重要になるのが、こまめな換気です。しかし、寒い冬の時期の換気は室温を下げてしまいます。部屋を暖めてから換気する、加湿器を使って湿度が下がらないようにする、換気時間と換気の間隔を短くするなどの工夫をしましょう。