
ぜん息・COPDの増悪(発作)を招く危険因子(リスク)にはどんなものがあるのでしょうか。喫煙や激しい運動、ストレス、呼吸器の感染症など1年を通じて起こりうるリスクのほか、それぞれの季節によって異なるリスクがあります。ぜん息・COPD患者本人と家族が知っておくと役立つ、通年と季節ごとのリスクと対策について、すこやかライフ編集委員で亀田京橋クリニック副院長の金子教宏先生と、群馬大学大学院医学系研究科小児科学分野教授の滝沢琢己先生に聞きました。

通年で常に気をつけなければならないリスクとしてまず挙げられるのはたばこ(喫煙)です。たばこにはニコチンを始めとする有害物質が多数含まれており、煙を吸うと、その刺激で気道に炎症が起きることがあります。また肺胞と呼ばれる、気管支が枝分かれした先にある酸素と二酸化炭素の交換の役割を果たしている組織が破壊されることもあります。その結果、呼吸器に悪影響を及ぼします。特に、日本のCOPD患者の90~95%はたばこが原因と言われており、喫煙者の15%ほどがCOPDを発症するとされています。
注目されているのは子どもや青少年への影響です。親の喫煙による受動喫煙・妊婦の喫煙・未成年の喫煙が原因で小児ぜん息や肺の発育障害を起こし将来COPDになってしまう可能性があります。たばこの害は本人だけの問題ではありません。特に子どもがいる家庭では、子どもの将来の健康を守るためにも禁煙をおすすめします。
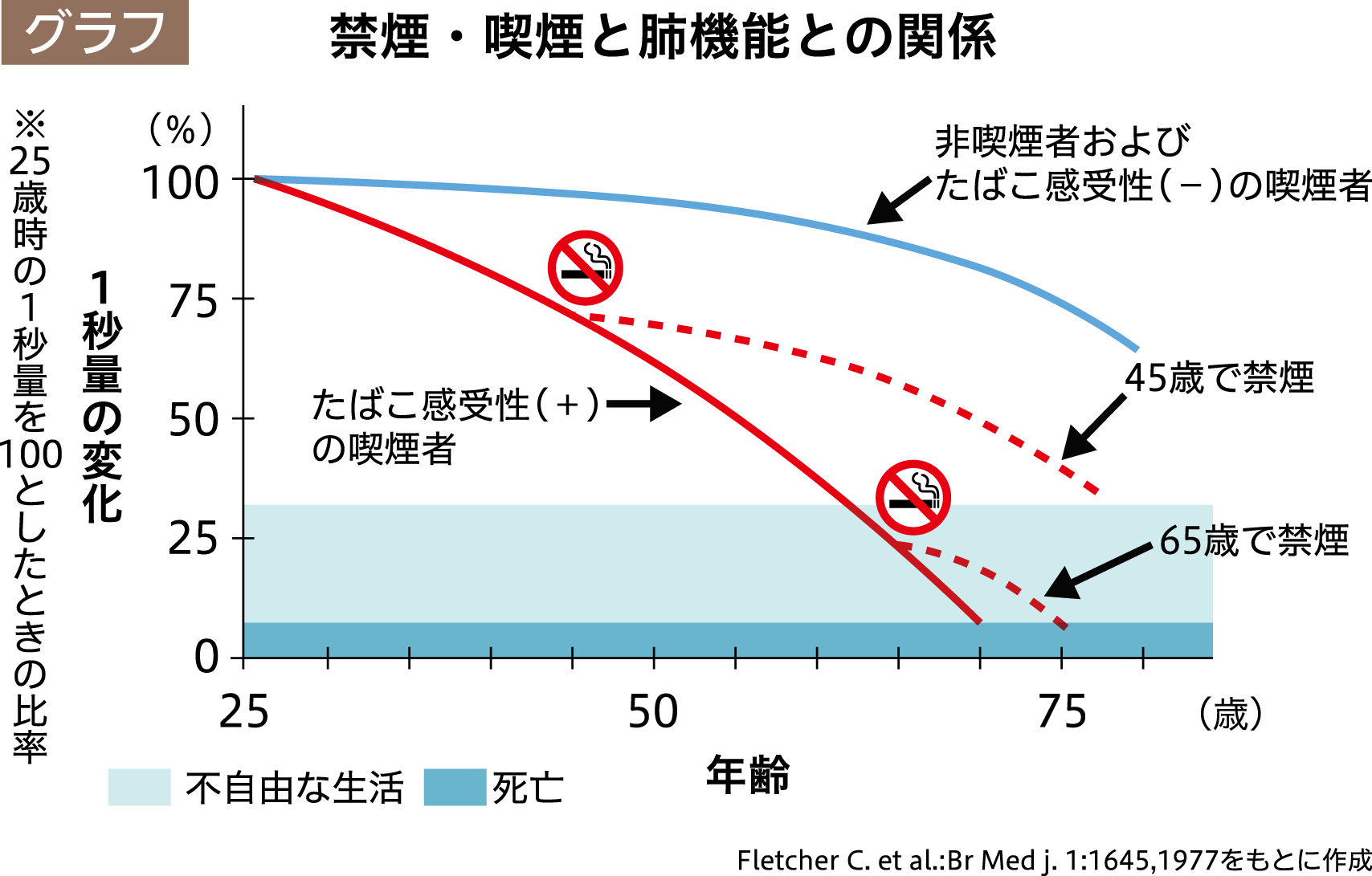
呼吸機能は20歳ごろをピークに徐々に低下しますが、喫煙は呼吸機能の低下スピードを加速させます。逆に、たばこを吸うのをやめると、低下スピードがゆるやかになることが知られています(グラフ)。また、禁煙して10~15年たつと、肺がんのリスクは非喫煙者と同じレベルまで低くなると言われています。さらに、脳卒中や心筋梗塞など循環器系の病気のリスクは禁煙後すぐに低下し、1~2年で半減するという報告もあります。いつ、たばこをやめても、遅すぎるということはありません。
国は2024年度から始まった「健康日本21(第三次)」で、喫煙対策として、20歳以上の喫煙率の減少、20歳未満の喫煙をなくす、妊娠中の喫煙をなくす、という目標を掲げています。地方自治体独自の条例で受動喫煙対策を強化する動きもあります。禁煙をサポートする制度等も活用しながら禁煙を目指しましょう。
「加熱式たばこ」とは、たばこ葉を燃焼させずに加熱して発生する蒸気を吸う方式の製品で、発売されてから約10年がたちます。たばこを吸い始めて健康被害が出るまでには、20~30年かかるため、現状では「加熱式たばこに害がある」とはっきりと言えるデータはそろっていません。ただ、データがないから害がないということではありません。加熱式たばこにはニコチンが含まれていますし、発がん性物質も含まれています。WHO(世界保健機関)や厚生労働省は、加熱式たばこは紙巻きたばこと同様の害を与える可能性があるととらえています。さらに最近、加熱式たばこも肺組織を壊す、あるいは循環器系に影響を与えるなどのデータも出てきました。「従来の紙巻きたばこよりも安全というわけではない」、「長期疾患リスクの低下が確立されたわけではない」というのが現実的ではないでしょうか。
一方「電子たばこ」は、プロピレングリコールという物質を主成分とした液体(リキッド)を電気で加熱し、気化して発生した蒸気を吸い込んで使います。加熱式たばことの最大の違いは、たばこ葉を使わないので、基本的にはニコチンが含まれないことです。しかし、リキッドにさまざまな物質を入れることができ、何が含まれているかわからないことも多いのです。
日本では2025年9月、医療用に承認されていない鎮静剤「エトミデート」が添加された「ゾンビたばこ」と呼ばれる電子たばこの乱用が一部の地域で社会問題になりました。特に海外からの輸入品には何が入っているのかわからないものも多く、日本の規制をすり抜けて手に入ってしまうことにも注意が必要です。
いずれのタイプの製品であっても、たばこは「物質を肺に入れるための道具」です。肺に化学物質を入れるという行為が身体によいわけはないので、健康のためには使わないようにすることが最善でしょう。
加熱式や電子たばこは、紙巻きたばこよりリスクが低いと宣伝されることもあるため、たばこの代替手段として選ばれる傾向もあります。しかし、日本ではこの加熱式や電子たばこを使った禁煙治療は推奨されていません。たばこの本数を徐々に減らしたり、加熱式や電子たばこに替えたりすることが禁煙につながるというエビデンスはないからです。たばこをやめるには、「スパッとやめる」ことが大切です。
日本では、禁煙治療を受けるため禁煙外来があります。禁煙補助薬(ニコチンパッチ、内服薬等)の処方や行動支援プログラムによる禁煙支援をしています。また、禁煙外来以外でも呼吸器内科や循環器科では禁煙治療を行っているところもあります。たばこをやめたいと思ったら、まずはかかりつけの医師に相談しましょう。
激しい運動は「運動誘発ぜん息」を引き起こす場合があります。急激に激しい運動をきっかけに過換気(過呼吸)になると、気道の水分が減って気道上皮が刺激され、ぜん息を起こすヒスタミンなどが増えて炎症や気管収縮を起こします。運動後、10~20分で発症することが多いとされます。症状が出たら運動を休み、症状に合わせたぜん息治療をしてください。まれに、食事をとったあと運動をした場合に増悪を引き起こすという人もいます。
運動後、気道が一時的に収縮して息苦しさや咳、ぜん鳴(ヒューヒュー、ゼーゼーと音がすること)が出る状態を指します。マラソンやクロスカントリーなど持久系運動をする人がなりやすく、冬の屋外ランニングなど冷たく乾燥した空気のもとでの運動や、黄砂など大気汚染のある場所での運動はリスクを高めます。

運動の前に軽い準備運動をして体を温めておくことが予防法の一つです。運動の30分程度前にSABA(短時間作用型β2刺激薬)を吸う方法もあります。ただし、アスリートはドーピングの問題があるので、使ってよい薬なのかどうかを事前に確かめておく必要があります。そのほか、冷たい乾燥した空気の場合にはマスクで口を覆う、花粉飛散や大気汚染が激しい場合には屋外での運動は避けるなど、運動環境を考慮することも必要です。

激しい運動は増悪を引き起こす場合がある一方、ぜん息・COPDの方にとって適度な運動は症状改善や生活の質の向上の観点で推奨されています。
ぜん息の方は、無理のない範囲で水泳や水中歩行などがおすすめです。また、「階段を上るだけで苦しい」というようなCOPDの方は、呼吸をする際に使う筋肉を鍛える「呼吸筋トレーニング」に取り組むのもよいでしょう。どのような運動ならできるか、主治医に尋ねてみてください。
アルコールを摂取すると増悪を引き起こす方がいます。赤ワインなどにはヒスタミンが多く含まれていることから、気管支を収縮させることがあります。さらに、アルコールは利尿作用があり体内の水分を奪うため、のどや気道の粘膜が乾燥しやすくなります。その影響で咳が出やすくなることもあります。

アルコール摂取後に咳や息苦しさ、ぜん鳴などのぜん息症状が引き起こされる状態を指します。アルコールや、アルコールの分解過程で生成されるアセトアルデヒドが原因で気道が敏感になり、炎症を起こすことで発症します。特に日本人はアセトアルデヒドを分解する酵素が少なく、ぜん息症状を引き起こす割合が高いと言われています。
飲酒やアルコールが含まれる飲食物を避けたほうがよいでしょう。通常のぜん息治療に加えて、抗ヒスタミン薬を使用することで改善する可能性がありますので、自己判断をせず医師に相談してください。
医薬品によって、増悪を引き起こすことがあります。有名なのは「アスピリンぜん息」です。そのほか、造影剤もアレルギー症状や増悪を誘発する危険性があるため、注意が必要です。自分がぜん息であることを伝えてください。

通称「アスピリンぜん息」は、アスピリンだけではなく、イブプロフェンなどの非ステロイド性解熱鎮痛薬を服用した際に起こるぜん息のことです。アスピリンぜん息と診断された場合は、アセトアミノフェンが配合された解熱剤を使用しましょう。
お薬手帳を活用して、使用している薬の情報を医師や薬剤師に正確に伝えることで、リスクを回避することができます。自分でも飲み合わせの悪い薬や使用方法に注意して、薬との付き合い方を考えてみましょう。
(注意が必要な薬については「●すこやかLIVE(別ウインドウで開きます)」も参考にしてください)
ぜん息やCOPDの方には、日常生活のさまざまなところにリスクが潜んでいますが、風邪などの呼吸器感染症も増悪のリスクになります。風邪のような症状を起こすRSウイルスは特定の時期に流行する傾向がありましたが、新型コロナウイルス感染症の流行以降は季節に関係なく流行するようになりました。通年型のリスクとして、1年を通して注意することが必要です。手洗いやマスクなど基本的な予防策をとった上で、ワクチンがある感染症は接種を考えましょう。
乳幼児期に呼吸器感染症にかかると、ぜん息発症のリスクになるといわれています。また、COPDの方は気道上皮表面にある線毛と呼ばれる細かい毛が傷ついているので、たんを出しにくくなっています。そのため呼吸により気道に入ってきた異物を排出しづらく、ウイルスや細菌による気道感染を引き起こしやすいのです。呼吸器感染症による急性増悪は予後に大きな影響を与えるおそれがあります。感染しない、させないことが重要です。

スギ、ヒノキなどの花粉症がある方は、炎症が気管支や肺胞といった空気の通り道にも波及し、増悪しやすいと言われています。春に飛来する黄砂や、粒子が細かく肺の奥まで入りやすいPM2.5もぜん息やCOPDの増悪因子です。季節の変わり目に流行しやすいライノウイルスも増悪を引き起こす可能性があります。
4月は入学・就職・転勤など環境が変化する時期です。新生活が始まってストレスが増し、ぜん息の増悪につながることがあります。できるだけストレスをためない生活を送るよう心がけましょう。


梅雨時はカビが生えやすくなります。カビの一種である「アルテルナリア」や「アスペルギルス」はぜん息の増悪因子です。アスペルギルスは肺感染症を引き起こす場合もあります。アルテルナリアはエアコンの吹き出し口や内部に生えることが多いので、使い始める前に丁寧にフィルターの掃除をしましょう。汚れがひどい場合は、専門業者を活用して、本体の洗浄を行うのもよいでしょう。
花火や蚊取り線香の煙は気道を刺激し、ぜん息症状を誘発します。煙をできるだけ吸わないよう、注意が必要です。また、クーラーの冷気を吸い込むこともリスクとなり得ます。暑い屋外と涼しい屋内を行き来する際にはマスクをつけるなどして、吸い込む空気の温度変化が大きくなりすぎないように気をつけましょう。

ダニが増えるのは夏ですが、ダニが死んで細かくなり、ぜん息の増悪のリスクとなるのは秋です。床のほこりの掃除のほか、寝具からダニを除去することが大事です。外干しは乾燥させる意味では重要ですが、ダニを殺すには不十分なので、布団乾燥機で60°C以上に設定するとよいでしょう。秋の花粉はブタクサ、ヨモギなどです。また、秋にもライノウイルスが流行するので注意が必要です。
急に寒くなり、冷たい空気を吸うことで気道が過敏になり、増悪を引き起こすことがあります。台風による気圧変化も症状悪化の要因となります。


乾燥した冷たい空気を吸うことにより、増悪することがあります。屋外ではマスクを着用し、室内は加湿して乾燥を避けましょう。運動誘発ぜん息の方は冬の運動の際は特に注意が必要です。インフルエンザは近年、季節を問わずに流行していますが、乾燥しやすい冬は特に注意が必要です。
自分やお子さんがどのような季節に増悪するのかを把握しておくことは症状のコントロールに役立ちます。
ただし、温暖化の影響で秋以外にもダニの影響が出る、夏でも冷房の効いた部屋と外気の温度差で気道が過敏になるなど、思わぬところに増悪のリスクが潜んでいることもあります。季節を問わず、アレルゲンや変化の大きい環境を避けることを意識しましょう。
このように、1年を通して注意すべきリスクはたくさんありますが、治療薬を適切に使用していない場合は、どれだけリスクを避けても増悪を避けることはできません。リスクを把握しながら、服薬を継続していくことが必要です。

季節ごとにリスクがあります。いつ、どんな状況で症状が増悪したのかを記録することによって、翌年以降に対応できるようになります。ぜん息はコントロールが可能であり、元気に過ごせるようになる病気なので、適切に治療して前向きな生活を送りましょう。

ぜん息・COPD患者さんにとって、最も大きなリスクの一つは喫煙です。肺がん、循環器系のほかの病気の合併症リスクも高まります。本人だけではなく、周囲の方への影響も大きいのが喫煙です。禁煙するのに遅すぎることはありません。いますぐに、きっぱりと喫煙をやめましょう。