


皆さんは、自分の症状や治療の程度について、どれくらい理解していますか?ぜん息の良好なコントロールへの第一歩は、自身の状態を知ること。
そこで今回は、皆さんがぜん息をもっと「自分ごと化」できるよう、治療の教科書であるガイドラインから要点を抜き出し紹介します。
近年改訂された『小児気管支喘息治療・管理ガイドライン2020』と『喘息予防・管理ガイドライン2021』に焦点を当て、日本アレルギー学会アレルギー疾患ガイドライン委員会委員長の足立雄一先生と、喘息ガイドライン専門部会長の新実彰男先生に、それぞれのガイドラインについてお話を伺いました。

2020年に、『小児気管支喘息治療・管理ガイドライン』が3年ぶりに改訂されました。
ガイドラインは、主に医師や、包括医療を形成する看護師や薬剤師などの医療関係者を対象に書かれています。
地域によっては専門医が多かったり少なかったりするため、医療の質にも差が出かねません。このような格差の是正を図ることを「医療の均てん化」といいます。全国どこでも標準的な治療を受けられるよう、ガイドラインは重要な役割を果たしています。
今回このガイドラインの中で大きく改訂されたもののひとつに、「クリニカル・クエスチョン」があります。クリニカル・クエスチョン(CQ)とは、取り上げる疾患の検査や治療における重要なトピックのことです。
たとえば、新たな研究によってよりよい診療の選択肢の可能性が示された場合や、長年の慣行によって複数の診療の選択肢が並存していずれが最適な選択肢となるかといった課題に対して、エビデンスにのっとった上での判断をしています。
今回改訂されたガイドラインには全12個のCQ(うち新しく追加されたものは5つ)が掲載されています。この5つのうちおさえておきたいのが「小児喘息患者の長期管理において、呼気中の一酸化窒素(NO)濃度(FeNO)値に基づく管理は有効か?」という項目です。これについては「臨床症状とFeNO値を合わせてコントロール状態を評価して長期管理することが提案される」となっており、推奨度が1から4のうち、上から2番目の「2:行うことを弱く推奨する(提案)」、エビデンスレベルについてもAからDのうち、上から2番目の「B:効果の推定値に中程度の確信がある」という評価がなされています。
この検査は10秒間一定の力で息を吹き続ける必要があり、小さい子どもには難しい側面がありますが、最近はモニター付きの検査機器があり、吹き矢で的当てするゲームなど楽しみながら検査できるものもあります。

ぜん息の治療には「治療ステップ」と呼ばれる考え方があります。自分の重症度を把握したうえで治療を開始し、そこから1か月間のコントロール状態を評価して良好ならば治療のステップダウンを検討し、反対に悪化してしまったらステップアップを検討するというものです。ぜん息のように長期管理が必要な疾患の場合、評価、調整、治療を繰り返すことが重要です。
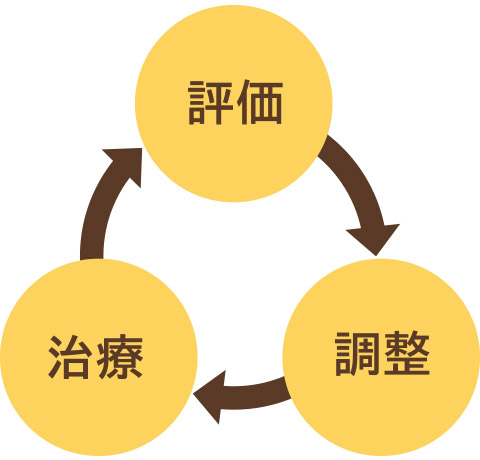
今回、その治療ステップの表記が、視覚的にわかりやすいように階段状に変更されています(下図)。
実際の現場では、前もってJPAC(ぜん息コントロールテスト)の質問票を書いてもらうなど、治療ステップの概念と組み合わせて診察にあたっています。
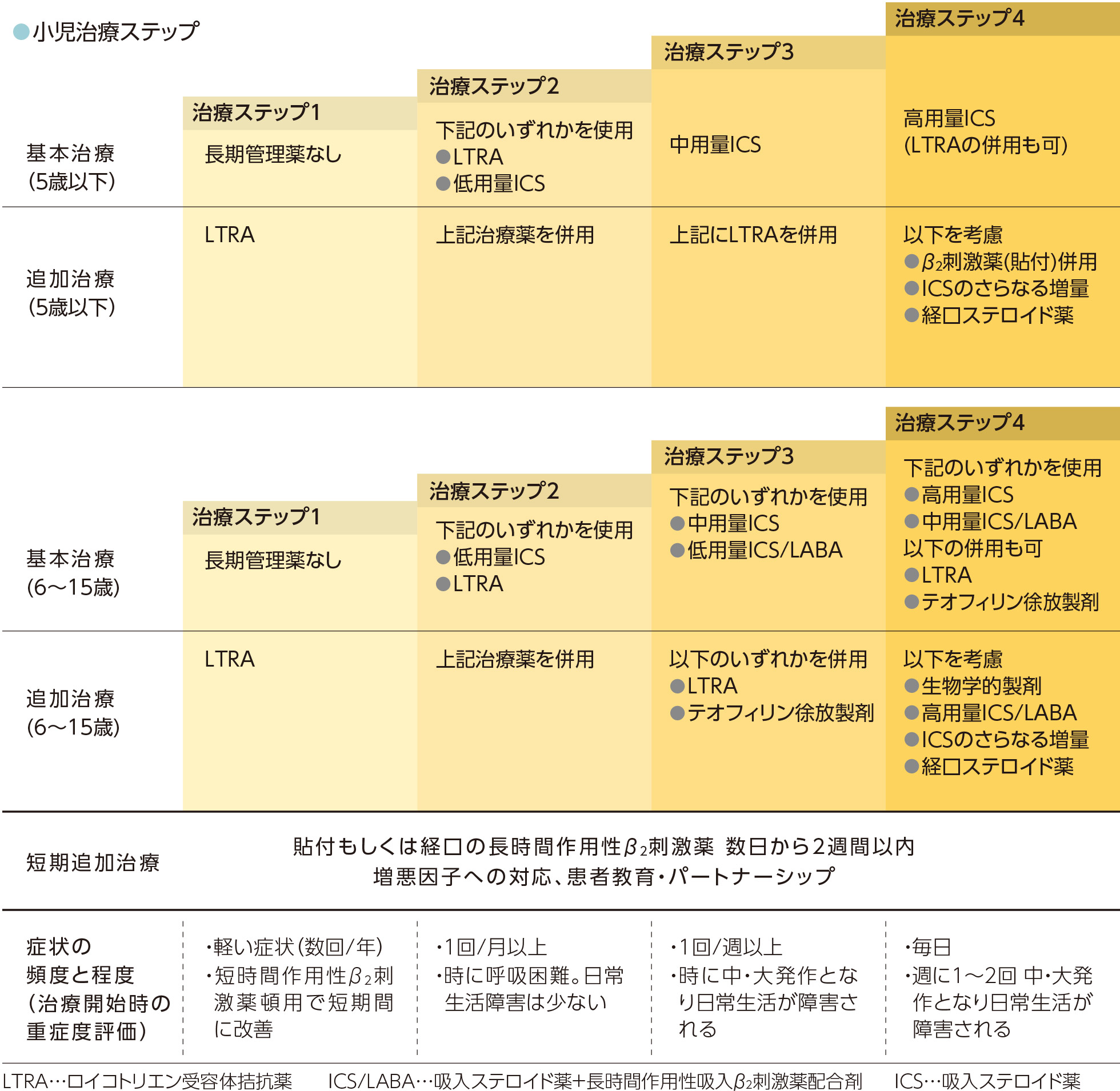
出典:『小児気管支喘息治療・管理ガイドライン2020』の126、132、133ページをもとに作成

小児のステップ1の基本治療では、ICSは推奨されておらず、追加治療薬としてLTRAが推奨されています。吸入手技が上手ではない小児は、飲み薬であるLTRAから始めることなどが理由です。
JPAC質問票はこちら
(別ウィンドウで開きます)
「診断的治療」とは、特定の疾患を想定して治療し、効果があればその疾患と診断し、効果がなかった場合はまた別の疾患の治療を行うことで疾患を特定していく治療方法です。
乳幼児は様々な理由からゼイゼイすることが多く、ぜん息と他の疾患の区別をするのが難しいです。繰り返しゼイゼイしたり、気管支拡張薬を吸うとよくなるのであれば、ぜん息と診断するひとつの目安になりますが、乳幼児は気管支拡張薬をうまく吸入できないことがあるため、症状がよくならなかったからといって、ぜん息ではないと判断することはできません。そのため、今回のガイドラインの改訂では、乳幼児ぜん息の診断的治療のフローチャートも追加されました(図)。このフローチャートからもわかるように、ぜん息が疑われたら治療ステップに応じた長期管理薬を1か月投与し、経過を観察することになっています。くわえて、本人に他のアレルギー疾患がある、ダニへの感作がある、家族にぜん息患者がいるなどの要素があれば、それらを総合的に踏まえた上でぜん息かどうかを判断します。
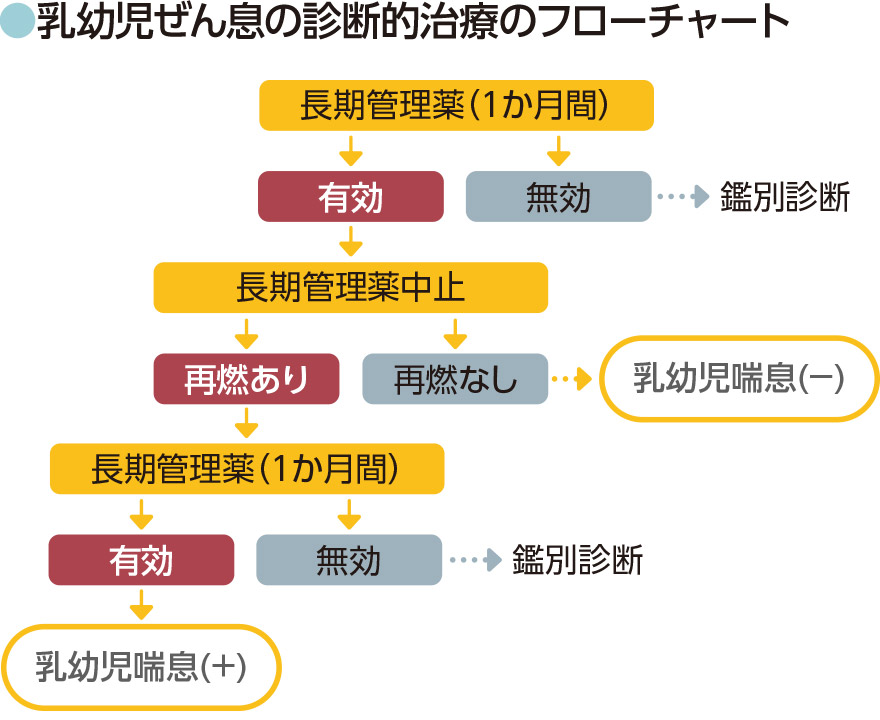
出典:『小児気管支喘息治療・管理ガイドライン2020』の174ページをもとに作成

いま、ぜん息だけでなく小児の慢性疾患全般のキーワードとして【移行期医療】というものが注目されています。
これは、慢性疾患の患者さんを小児期医療(小児科的医療)から成人期医療(内科的医療)へスムーズに橋渡しを行う医療のことです。小児期から成人期における患者の自立を促すための医療とも言えます。
子どもから大人になる際に注意すべき点についてガイドラインからヒントを得ましょう。

今回のガイドラインのポイントの一つに、ぜん息の合併症の早期対応が明記されました。これは、子どものぜん息の7割がアレルギー性鼻炎などを併発している傾向があるため、ぜん息と診断された時点で合併症にも目を向けようというものです。合併症で悩んでいる方は早めに治療しましょう。
小児期では、患者さんは保護者と一緒に病院へ行き、保護者から「薬を飲みなさい」と言われ、その指示を受けて、薬を飲んでいるお子さんがほとんどかと思います。
反対に、成人になれば、患者さんが自分で主体的に病院に行き、ぜん息治療と向き合う必要があります。患者さん自身のアドヒアランスがより一層重要になってくるのです。
今の自分がどういう状態か、それを医師に説明できる力、服薬している薬を、なぜ飲むのか、いつ、きちんと吸入できているかといったことをきちんと理解してもらうため、こちら【思春期までに患者本人が理解し説明できること(患者本人がすべきこと)】にチェック項目を用意しました。この項目を見ながら、自分はどの程度できているか、理解しているか一度確認してみましょう。
小児期発症ぜん息で思春期・青年期までの寛解率は30~40%といわれています。これは逆に言うと、60~70%は炎症が残っている、ということです。
思春期になると、小児期と比べて体力がついてきます。そのため、多少はゼイゼイしにくくなってきますが、ぜん息は治りきっていません。そんな中、身体的にも精神的にも大きく成長する時期である思春期では、新しい仲間との出会いや学業、部活動に忙しくなり生活習慣も大きく変化します。それらは本人にとって楽しいばかりではなく、悩みになることもあり、ストレスや疲労として、ぜん息に影響を及ぼします。
そういった背景から、病院に通うことが面倒になり、服薬を怠りはじめ、ゆくゆくは再発につながる恐れがあるのです。
小児期では、子ども自身がある程度の年齢になった段階で、薬を飲む理由や、病院に通う理由などについて、少しずつ理解していくことが大切です。呼吸機能検査などの結果を医師と一緒にみて「調子良いときはこんな感じ、悪い時はこんな感じだよ」「悪くなっているのはどうしてだろう?」と、子ども自身が考えることで、ぜん息を徐々に【自分ごと化】するきっかけになります。
思春期以降では、頭ごなしに伝えるだけではうまくいきません。動機付けが大切です。例えば部活を一生懸命やっている子であれば、服薬の継続がパフォーマンス向上につながる可能性があることを伝えましょう。陸上や水泳でいえば「いまも十分ぜん息をコントロールできているかもしれないけど、もっとよくなれば、もっと記録が伸びるかもしれないよ?」というように、本人のメリットになることをできるだけ伝え、モチベーションを高めてあげましょう。

2021年には『喘息予防・管理ガイドライン2021』が3年ぶりに改訂されました。ここからは、小児との違いに触れながら紹介していきます。
成人の治療ステップは、こちら【小児治療ステップ】で紹介している小児の治療ステップと同様の階段形式で作成されています。
大きく異なるのは、小児でのお薬は治療ステップ2ではLTRAが基本治療の中心でしたが、成人では治療ステップによらず、ICSが中心となっていること(下図参照)。
これは、小児ではLTRAが成人より有効なことや吸入手技の問題が主な理由です。このほか抗コリン薬が小児では適応がありませんが、成人には適応されています。
追加治療においては、アレルゲン免疫療法が記載されており、これはアレルゲンとなる成分を少量ずつ、注射や舌下投与することで、ぜん息や鼻炎などのアレルギー疾患を治療していくものです。ただし、これは症状をすぐによくするものではなく、徐々に効果をあらわす、そして長期にわたる治療です。舌下免疫療法についてはいくつか制限もあり、ぜん息に対する保険適応はなく、アレルギー性鼻炎のみの適応となることや、日本で使用できるのはダニ・スギのアレルゲン感作のみです。

出典:『喘息予防・管理ガイドライン2021』の109、110ページをもとに作成
本ガイドラインでは2018年と比べて、ぜん息治療薬一覧に掲載する薬をブラッシュアップ。ぜん息への効果について、エビデンスの乏しいものは削除され、一方で新規薬剤もいくつか追加されました。3剤配合剤(ICS/LABA/LAMA)もそのひとつです。ぜん息治療ではICS/LABAの2剤配合剤が広く使われてきました。2014年にLAMAというCOPDで使用されてきた薬が、単剤でぜん息への適応となりました。
しかし、ICS/LABA2剤とLAMAそれぞれのデバイスでの吸入は、アドヒアランス低下につながるため、3剤配合剤が誕生しました。1つのデバイスで吸入することができるメリットがありますが、注意点はLAMA特有の副作用です。比較的リスクは少ない薬ですが、前立腺肥大患者で尿が出にくくなる、一部の緑内障において悪化のリスクがあります。

出典:『喘息予防・管理ガイドライン2021』の177ページをもとに作成
本ガイドラインでは、生物学的製剤の在宅自己注射の導入について「医療従事者がチームで適切な患者指導をすることが欠かせない」と記載されており、チェックポイントや導入の進め方が掲載されています。
従来の生物学的製剤4種のうち、3種が在宅自己注射に対応していて、薬剤によって注射間隔は異なりますが、受診の頻度が少なくなるのは患者さんにとっては大きなメリットです。ただし、導入に至るまでは注意点があり、打ち方、保存・廃棄方法などきちんと患者さんが理解することが求められます。
なお、本ガイドライン発行後には、従来の製剤とは異なる特性をもつテゼペルマブという5つ目の生物学的製剤が登場しています。

本ガイドラインには、昨今の超高齢化社会を背景に、ぜん息患者も高齢化していることが明記されています。高齢者ぜん息の病型は、早発型(若年期に発症して長期間持続している人)と遅発型(中年期以降に発症した人)に大別されます。
早発型では、2型炎症(アレルギー性炎症)を有する頻度や、アレルギー性鼻炎の合併率が高い傾向にあり、遅発型には喫煙、睡眠時無呼吸、副鼻腔炎、肥満などがぜん息誘発や重症化の関連因子としてあげられます。
治療の問題点には、吸入がうまくできない、認知症で服薬を忘れる、併存症があり、ぜん息の薬が使いにくく十分な治療ができないことなどがあります。
さらには、お一人で住まわれている人、いわゆる独居老人とよばれる人が、発作時に自分で救急車を呼べない、というリスクもあります。
…など
高齢者の患者さんにはできるだけご家族がきちんと薬を飲めているかなどをチェックすることが望ましいです。ぜん息の治療は吸入薬が中心で、吸入の際の手技が治療の成否を決めると言っても過言ではありません。そのため、医師や看護師、薬剤師から指導を受ける際には、患者さんだけでなくご家族や周囲の方も一緒に学び、日頃からきちんと吸えているか、服薬忘れはないかなど一緒にチェックしてあげることが望ましいです。
ガイドラインの最後には、新型コロナウイルス感染症についても記載されました。
今回のすこやかライフや過去にも取り上げていますが、大切なことはぜん息症状が軽度でも、きちんと受診し治療を継続することです。ぜん息が良好にコントロールできていれば、ぜん息が原因でコロナの症状が重症化する可能性は低いです。もちろん、感染対策もしっかり行いましょう。
今回、『小児気管支喘息治療・管理ガイドライン』と、『喘息予防・管理ガイドライン』について紹介しましたが、他にも様々な分野のガイドラインが作成されています。
『食物アレルギー診療ガイドライン』、『アトピー性皮膚炎診療ガイドライン』をはじめ、『アレルギー総合ガイドライン』や、COPD分野でもガイドラインが作成されています。
すこやかライフWEB版では『アトピー性皮膚炎診療ガイドライン 2021』について取り上げたコラムもありますので、あわせてご覧ください。

WEB版コラムはこちら
(別ウィンドウで開きます)

1982年富山医科薬科大学卒業後、同小児科学教室に入局。1992年から3年間、米国ネブラスカ大学呼吸器内科へ留学したのち、富山大学附属病院副院長などを務める。2013年より現職。
近年、ぜん息の治療は進歩して、以前より夜間の救急受診は少なくなってきました。ただ、ぜん息の寛解率までよくなっているわけではなく、成人に持ち越す人も少なくありません。現在では、呼吸機能を低下させないことが成人に持ち越さないために大事な要素です。服薬ももちろんですが、ある程度の年齢になれば呼吸機能も評価しながら、ぜん息の管理を続けることが大切です。

1985年京都大学医学部卒業後、英国インペリアル・カレッジ留学などを経て、京都大学大学院医学研究科准教授。2011年名古屋市立大学大学院医学研究科腫瘍・免疫内科学教授。2014年より現職。
ぜん息は慢性疾患であり、短期間の治療で治る病気ではありません。そのためぜん息と診断されると悲観する方もおられますが、治療は大きく進歩しており、薬をきちんと続けることで症状はコントロールできます。しかし症状が改善しても自己判断で薬を減らしたり、止めたりすることは避けましょう。風邪などがきっかけで悪くなることもあるので、一喜一憂せずに病気と付き合うつもりで治療を続けましょう。安定した状態が続いたら医師と相談の上で薬を軽くすることを検討しましょう。