細菌やウイルスにより罹患する感染症は、繰り返し流行します。ぜん息やCOPDなどの呼吸器疾患を持つ人は、感染すると重症化しやすいと考えられ、注意が必要です。今回は数年ごとに感染が流行することから「オリンピック肺炎」とも呼ばれるマイコプラズマ肺炎を取り上げます。マイコプラズマ肺炎の感染ルートや病態、感染を予防するにはどうしたらよいのか、感染したらどのような治療法があるのか、ぜん息・COPDとの関係性などを、すこやかライフ編集委員の佐藤さくら先生に伺います。
マイコプラズマ肺炎は、マイコプラズマ・ニューモニエ(肺炎マイコプラズマ)という細菌への感染によって起こる呼吸器感染症です。細菌の多くは細胞を囲む「細胞壁」を持っていますが、マイコプラズマ・ニューモニエは細胞壁がない細菌です。

感染者の年齢は14歳以下の子どもが患者の約80%を占めますが、成人でも感染します。感染経路は前回取り上げた百日咳と同様に、飛沫感染と接触感染です。家庭のほか、学校などの施設内でも感染がみられます。感染してから発症するまでの潜伏期間は長く、2~3週間くらいとされています。
マイコプラズマ肺炎は、1年を通して見られ、特に秋冬に増加する傾向があります。従来は、数年周期で流行していましたが、近年は周期性が不明瞭になっています。2024年は2016年以来の大流行だったとされています。流行の理由はわかっていません。
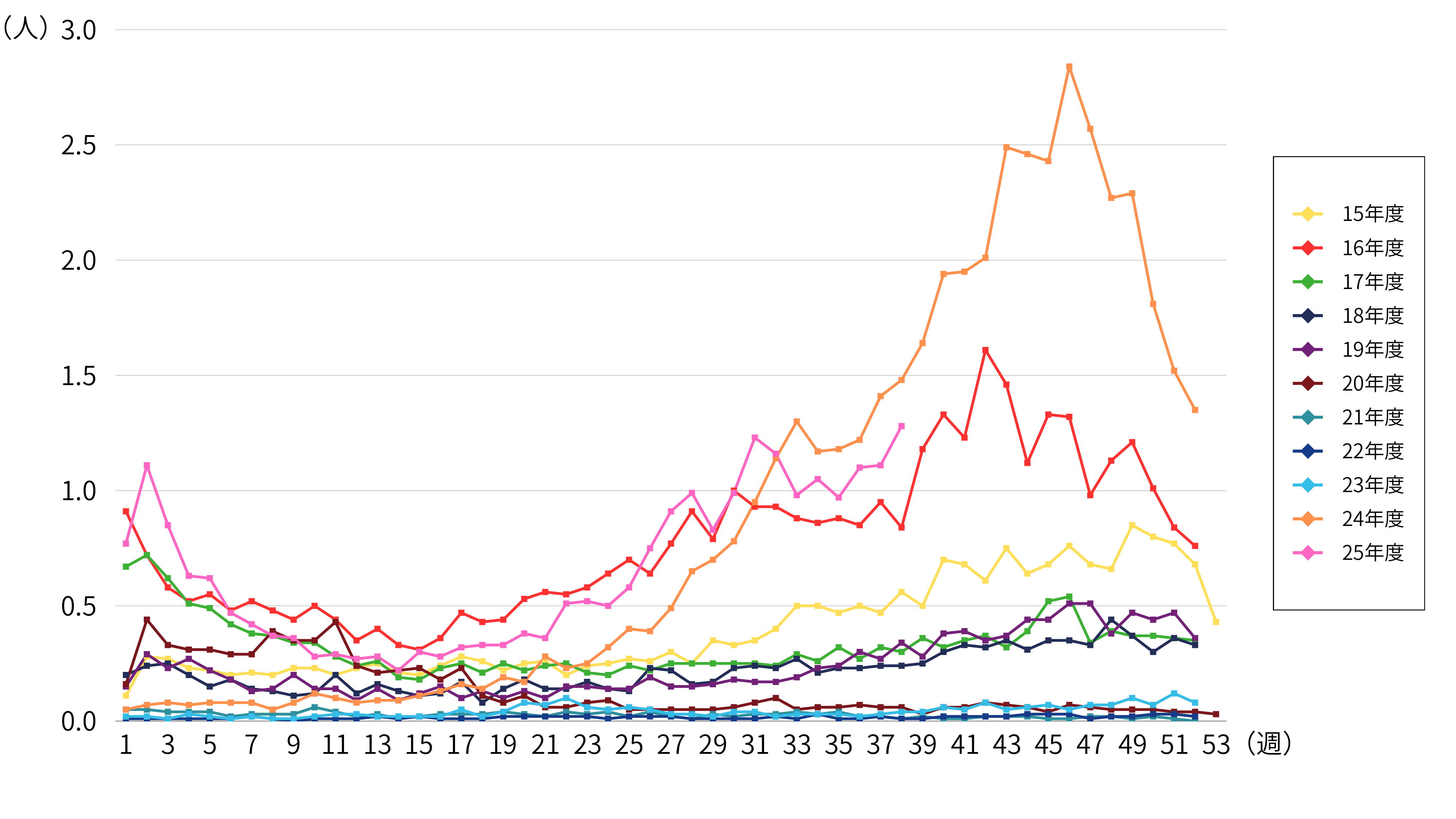
「IDWR過去10年との比較グラフ(週報) -マイコプラズマ肺炎 Mycoplasma Pneumonia-」
(国立健康危機管理研究機構 感染症情報提供サイト)
(https://id-info.jihs.go.jp/surveillance/idwr/jp/graph/weekly/16myco.html)を加工して作成
百日咳と同様に、抗体検査でマイコプラズマ肺炎かどうかがわかります。また、新型コロナウイルスが出てきたときに簡便なPCR法が開発され、マイコプラズマを含む何種類もの菌を調べることができるようになりました。
治療薬は百日咳と同じマクロライド系抗生剤です。インフルエンザや肺炎球菌などの一般的な呼吸器感染症を起こす細菌は細胞壁のある細菌の感染症で、抗生剤を選ぶときに細胞壁を壊す作用のあるペニシリン系などの抗生剤を選びますが、細胞壁のないマイコプラズマにはペニシリンが効かないので、マクロライド系を使います。
最近、薬剤耐性菌の出現が話題になっています。通常の抗菌剤が効かない場合は、種類を変えることもあります。軽症で済む人が多いですが、重症化した場合には、入院して治療が行われます。
マイコプラズマ肺炎のワクチンはありません。他の呼吸器感染症と同様に、飛沫感染や接触感染で広がるので、手洗いやうがい、マスク着用などの標準予防策が重要です。
ぜん息やCOPDの患者さんにとって、マイコプラズマ肺炎は急性増悪の引き金になりますし、重症化もしやすいと言われています。早めにしっかりとした治療をするのがよいと思います。
症状は他の呼吸器感染症と同様に、咳が出たり、発熱したりします。症状は風邪に似ていますが、特徴的なのは長引く乾いた咳です。乾性咳嗽(かんせいがいそう)と言います。咳込みが激しいので、通常の風邪よりも咳がひどい、あるいは長引く場合には、マイコプラズマ感染症を疑います。高熱が続く場合もあります。肺炎の時は聴診で「ラ音」(気管支等に異常がある場合に聞こえる肺の音)が聞こえるのですが、マイコプラズマ肺炎では、ラ音が聞こえないことが特徴です。
| 特徴的な症状 | コンコンと乾いた咳(ぜん息の咳に近い)で長引く |
|---|---|
| 感染対象者 | 80%が子どもだが成人も感染 |
| 治療薬 | マクロライド系抗生剤 |
| ワクチン | なし |
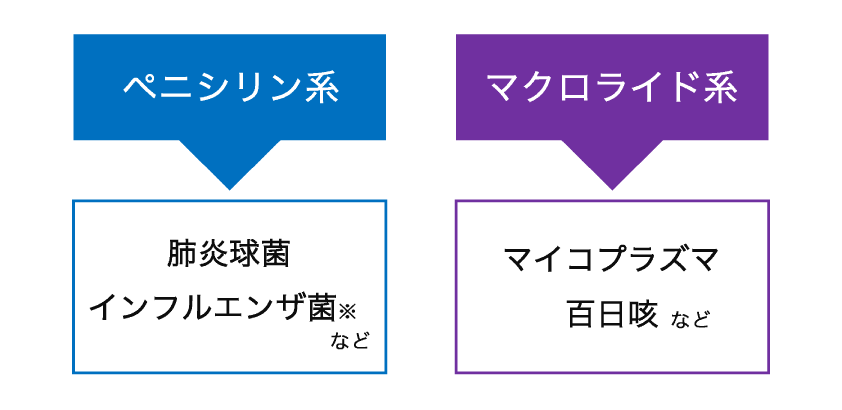
※ インフルエンザ菌は肺炎などを引き起こす細菌でインフルエンザウイルスとは異なります。
マイコプラズマ肺炎は流行があるので、世の中でマイコプラズマ肺炎が流行してきた際に風邪のような症状が出てきた場合は、マイコプラズマ肺炎かどうかを考えながら様子を見てください。早めに受診・検査をして、マイコプラズマ肺炎なら抗菌薬の投与を早めにしたほうがよいでしょう。

佐藤(さとう)さくら先生
1999年宮崎医科大学医学部卒業。同年宮崎医科大学小児科勤務。2005年国立病院機構相模原病院臨床研究センター アレルギー疾患研究部 流動研究員。13年同病院 臨床研究センター 病態総合研究部 病因病態研究室長。21年食物アレルギー研究室室長。23年アレルギー性疾患研究部長。
感染症と呼吸器疾患② マイコプラズマ肺炎(全3回)