すこやかライフNo.47 2016年3月発行
![]() 特集:小児ぜん息・COPD 検査結果の活用法を知ろう
特集:小児ぜん息・COPD 検査結果の活用法を知ろう

スパイロメータを使った
呼吸機能検査の様子
マウスピースを口にくわえ、鼻をクリップでつまんで、最大限に息を吸った後、できるだけ速く、勢いよく最後まで息を吐ききります。
結果が出たらここをチェック
呼吸機能検査では、最大限に息を吸って一気に吐き出したときの空気量(努力性肺活量)、最初の1秒間で吐き出した空気量(1秒量)、努力性肺活量に対する1秒量の値(1秒率)を測定します。
ぜん息の場合、気道が狭くなっているために1秒量や1秒率が低下する傾向にあり、1秒率が70%(小児では80%)以下に低下している場合、ぜん息が疑われます。
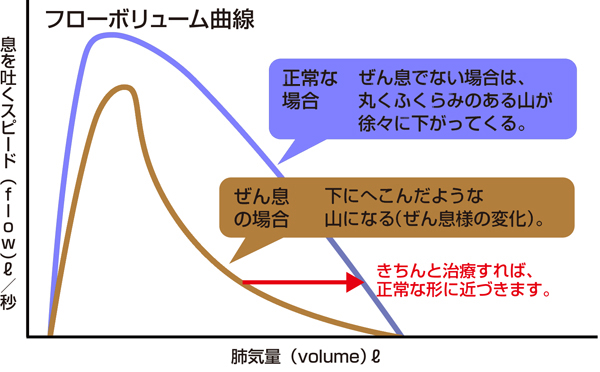
結果の中でも目で見てわかりやすいのは、「フローボリューム曲線」というグラフです。 1秒量や1秒率が低下しているということは、気道が狭くなり空気を吐き出すのに時間がかかっている、という意味です。この場合、フローボリューム曲線は上記のような「ぜん息様の変化」が見られるグラフになります。
治療をきちんと行うことで正常に近い形にすることができます。そのため、治療を継続して行い、ぜん息をコントロールできているか、の指標にもなります。
検査を受けて行動をチェンジ!
ぜん息の治療は小児気管支ぜん息の治療を目標に行われます。
治療を継続して行い、症状なく、ぜん息のない人と同じ生活ができることが大切です。同時に、呼吸機能検査の結果が正常で安定していることも大きな治療の目標です。
症状がなくなったように見えても、フローボリューム曲線にぜん息様の変化があれば、気道が狭くなっていて症状や発作が起こりやすくなっている、という意味です。このようなときに、自己判断で薬をやめたり、環境整備を怠ったりすると、気道の炎症がひどくなり症状や発作が起こるようになってしまいます。
本当に呼吸機能も正常化しているのかを呼吸機能検査で確認しましょう。そして、フローボリューム曲線に変化が見られる場合は、ぜん息治療への取り組みを見直してみましょう。
「小児気管支喘息治療・管理ガイドライン2012」より引用して一部改変
 ピークフローメータという測定器を使えば、自宅でも気道の状態を調べることができます。
ピークフローメータという測定器を使えば、自宅でも気道の状態を調べることができます。
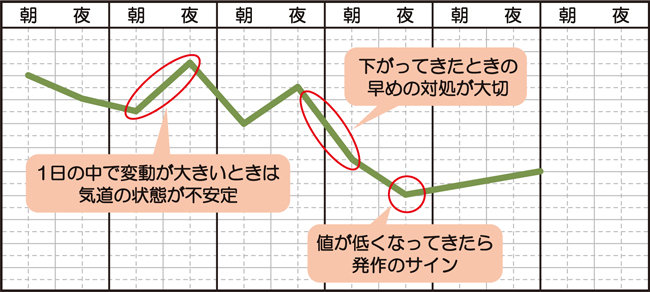
症状がないときでも毎日ピークフロー測定を行い、その結果をぜん息日誌に記録しグラフにしてみましょう。ピークフローの値は、気道が狭くなり症状や発作が起こりそうになると徐々に下がってきます。また、1日の中で変動が大きいときも危険信号です。
ピークフローの値の変化を見ることで、気道が狭くなってきたことを症状や発作が起こる前にいち早く察知し、事前に対処できるようになります。
ピークフローメータを使ってみたい場合は、医師に相談してみましょう。現在は、インターネットでも購入することができます。